I. LỜI MỞ
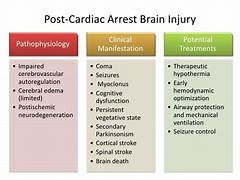
Tổn thương não sau ngừng tim (post-cardiac arrest brain injury PCABI) là nguyên nhân chính gây tử vong ở những bệnh nhân được hồi sức sau ngừng tim và gây tàn tật lâu dài ở những người sống sót sau giai đoạn cấp tính
Bài viết mô tả sinh lý bệnh của PCABI, cách quản lý nó trong môi trường chăm sóc tích cực và cách đánh giá mức độ nghiêm trọng để dự đoán tiên lượng.
II. SINH LÝ BỆNH
1. TỔN THƯƠNG NGUYÊN PHÁT
Dù chỉ chiếm 2% trọng lượng cơ thể nhưng não nhận được 15–20% tổng cung lượng tim. Khả năng tồn tại của mô não phụ thuộc rất nhiều vào việc cung cấp oxy và năng lượng ổn định, cụ thể là glucose, và việc ngừng huyết lưu não (cerebral blood flow CBF) dẫn đến sự gián đoạn lập tức hoạt động não. Các nghiên cứu ở người chứng minh rằng ý thức bị mất trong khoảng từ 4 đến 10 giây khi ngắt dòng máu và điện não đồ (EEG) sẽ đẳng điện, thẳng ngang, sau 10–30 giây ngừng tim.
Do nguồn dự trữ năng lượng thấp, tế bào thần kinh khi bị thiếu máu cục bộ sẽ tổn thương ngay. Ở mức tế bào thiếu máu cục bộ làm ngừng chuyển hóa hiếu khí nên giảm ATP. Suy giảm ATP dẫn đến hoạt động bơm trao đổi ion Na+/K+ bị rối loạn chức năng, dẫn đến phù độc nội bào. Dòng kali và khử cực màng cũng xảy ra ngay sau đó, dẫn đến việc mở các kênh Ca++ nhạy cảm với điện áp và dòng Ca++ nội bào.
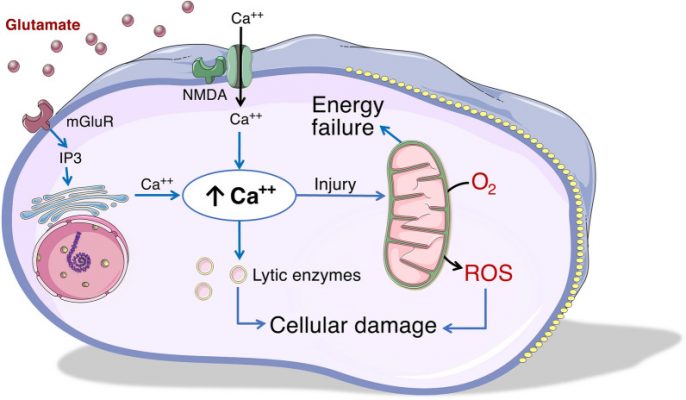
2.TỔN THƯƠNG THỨ PHÁT
Hồi sức tim phổi (cardiopulmonary resuscitation CPR) lúc đầu chỉ phục hồi một phần (lưu lượng thấp), dưới mức tối ưu để duy trì tính toàn vẹn của tế bào thần kinh vì chỉ khoảng 25% lưu lượng máu bình thường, thấp hơn nhiều so với mức 40–50% cần thiết để duy trì. tính toàn vẹn của tế bào và tránh tổn thương thêm. Khi lập lại tuần hoàn tự phát (spontaneous circulation ROSC), lưu lượng máu não được phục hồi sẽ tạo một loạt cơ chế dẫn đến tổn thương não thứ phát.
Sự gia tăng Ca++ nội bào do tổn thương ban đầu dẫn đến giải phóng glutamate. Sau đó, việc kích hoạt các enzyme tiêu hủy phụ thuộc Ca++ (protease, phospholipase) làm trầm trọng thêm tổn thương thần kinh. Rối loạn chức năng ty thể phụ thuộc Ca++ cũng xảy ra sau đó, dẫn đến suy giảm năng lượng của tế bào, giải phóng các protein tiền apoptotic và các loại oxy phản ứng, dẫn đến tổn thương tế bào thần kinh thêm.
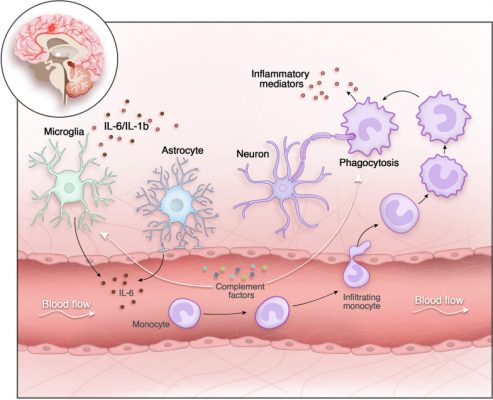
Một thành phần nữa của tổn thương tái tưới máu là sự kích hoạt hệ thống miễn dịch bẩm sinh và tình trạng viêm mô sau đó. Bắt đầu bởi các đại thực bào thường trú, microglia, và bằng cách tuần hoàn các bạch cầu bám vào các tế bào nội mô của vi mạch não và di chuyển vào mô thần kinh. Việc giải phóng thêm các cytokine từ bạch cầu đã hoạt hóa sẽ làm tăng thêm phản ứng viêm. Sự di chuyển của bạch cầu được tạo điều kiện thuận lợi nhờ sự tăng tính thấm của hàng rào máu não, dẫn đến phù mạch.
3. THAY ĐỔI KHI TÁI TƯỚI MÁU
Trong môi trường thử nghiệm, tái tưới máu não sau thiếu máu cục bộ toàn bộ thoáng qua là không đầy đủ và không đồng nhất. Hiện tượng này được gọi là không có dòng tái lưu trở lại, no-reflow, xuất hiện dưới dạng khiếm khuyết tưới máu đa ổ của não. Số lượng và mức độ của các khiếm khuyết tưới máu này tăng theo thời gian thiếu máu cục bộ..
Trong các mô hình động vật, sự trở lại của tuần hoàn tự phát được theo sau bởi sự gia tăng tạm thời (15–30 phút) CBF bán cầu não (tăng huyết áp bán cầu não), sau đó xảy ra tình trạng giảm tưới máu chậm, CBF có thể giảm hơn 50% trong giai đoạn này.
4. TĂNG ÁP LỰC NỘI SỌ
Ngày càng có nhiều bằng chứng cho thấy bệnh nhân mắc PCABI có thể bị tăng áp nội sọ. Tăng áp lực nội sọ (ICP) có thể là kết quả của phù tế bào hoặc phù mạch và có liên quan đến kết quả thần kinh kém.
. III. ĐIỀU TRỊ
Hiện tại, chưa có phương pháp điều trị trực tiếp nào cho PCABI và do đó, tổn thương thứ phát ở não cần được giảm thiểu bằng cách duy trì cân bằng nội môi sinh lý, tránh những thay đổi về nhiệt độ, huyết áp, oxy hóa và thông khí
1. Tối ưu việc tưới máu não ( optimising cerebral perfusion)
2. Cấp đủ oxy (oxygenation)
3. Thông khí tốt (ventilation)
4. Điều chỉnh nhiệt độ mục tiêu (targeted temperature management)
5. Thuốc bảo vệ thần kinh (neuroprotective agents)
6. Khống chế co giật (control of seizures)
IV. DỰ HẬU
1. TỬ VONG
Trong 48–72 giờ đầu sau khi thở tự nhiên, có khoảng 2/3 số ca PCABI tử vong do rối loạn tim mạch hoặc suy đa tạng. Năm 2016, một đánh giá có hệ thống trên 23.388 bệnh nhân từ 26 nghiên cứu cho thấy, trung bình, 5% bệnh nhân được hồi sức tim phổi thông thường và hơn 20% bằng hồi sức tim phổi ngoài cơ thể sẽ bị chết não,
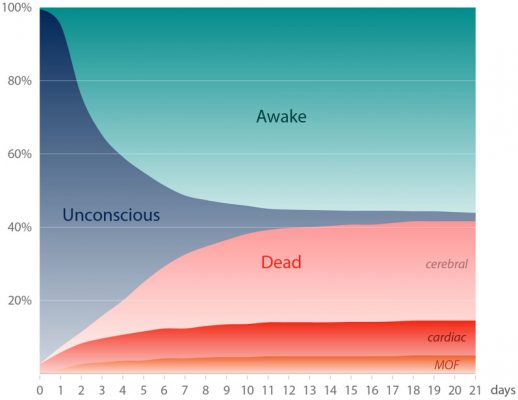
Chết não được phát hiện qua điện não đồ EEG khoảng 3 ngày sau khi thở tự nhiên, và phù não nặng thường gặp ở những bệnh nhân chết não này.
Tuy nhiên, chết não chỉ là phần nhỏ của các ca tử vong sau PCABI, vì hầu hết các tử vong là do chủ động ngừng điều trị duy trì sự sống vì dấu hiệu phục hồi thần kinh kém. Vì thế, tiên lượng thần kinh chính xác là rất quan trọng.
2. DÁNH GIÁ CHỨC NĂNG
Người sống sót sau khi ngừng tim, kết quả chức năng được đo lường theo hai hướng: chức năng thần kinh và chất lượng cuộc sống liên quan đến sức khỏe (health-related quality of life (HRQOL)
Khoảng 80% bệnh nhân được hồi sức do ngừng tim bị hôn mê do PCABI và hầu hết họ sẽ tử vong hoặc bị tàn tật thần kinh nặng. Vì thế, dự đoán chức năng thần kinh sau khi ngừng tim là quan trọng để cung cấp thông tin chính xác cho người thân bệnh nhân và tránh sự chăm sóc không cân xứng ở những bệnh nhân mắc PCABI nặng và không thể hồi phục, có thể sống thực vật..
Để tránh những sai lệch trong tiên lượng thần kinh, bệnh nhân cần được các chuyên gia và những phương pháp, thủ thuật, xét nghiệm theo dõi… ngõ hầu đưa ra được những tư vấn chuẩn xác.
V. LỜI KẾT
Tổn thương não sau ngừng tim PCABI là nguyên nhân quan trọng nhất gây tàn phế và tử vong. PCABI là hậu quả của một loạt cơ chế phức tạp được kích hoạt bởi cả thiếu máu cục bộ, tái tưới máu trong và sau khi hồi sức.
Nếu không được điều trị trực tiếp, PCABI có thể nặng hơn do các rối loạn về oxy hóa, thông khí và huyết áp. Tuy nhiên, các giá trị tối ưu cho các tham số này hiện chưa được biết rõ.
Ở những bệnh nhân hôn mê do PCABI, việc dự đoán chức năng thần kinh là rất cần thiết để thông báo cho người thân và đảm bảo chăm sóc thích hợp. Tiên lượng sau khi ngừng tim nên đa phương thức, và các bác sĩ lâm sàng cần nhận thức những hạn chế của các chỉ số dự đoán sẵn có để tránh nguy cơ đưa ra kết luận, lời khuyên võ đoán..
Tác giả Claudio Sandroni, Tobias Cronberg, Mypinder Sekhon
Biên dịch TS.BS Trần Bá Thoại
Brain injury after cardiac arrest: pathophysiology, treatment, and prognosis
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8548866/
 SĐT:
SĐT: