I. LỜI MỞ
Trước nay, điều trị ung thư dựa trên ba liệu pháp kinh điển là phẫu thuật, hóa trị và xạ trị.
Những năm đầu thế kỷ 21, xuất hiện của các liệu pháp mục tiêu (targeted therapies) như imatinib (Gleevec), trastuzumab (Herceptin) là các thuốc tìm và diệt tế bào ung thư bằng cách tập trung vào những biến đổi phân tử ở các tế bào đó.
Trong thập kỷ qua, liệu pháp miễn dịch (immunotherapy) giúp tranh thủ và tăng cường sức mạnh của hệ thống miễn dịch của bệnh nhân để tấn công các khối u nhanh chóng thành “trụ cột thứ năm” trong điều trị ung thư.Ví dụ, các loại thuốc ức chế điểm kiểm soát miễn dịch đã được sử dụng rộng rãi.
Một hình thức trị liệu miễn dịch khác là liệu pháp tế bào T CAR (CAR T-cell therapy), tuy chưa được sử dụng rộng rãi như các chất ức chế tiêu điểm để kiểm soát miễn dịch, nhưng đã cho thấy khả năng tương tự trong điều trị ung thư.
II. TỔNG QUAN VỀ CAR T-CELL
1. LIỆU PHÁP CAR T-CELL LÀ GÌ ?
Thụ thể kháng nguyên khảm (chimeric antigen receptors CAR), thụ thể miễn dịch khảm, thụ thể tế bào T khảm, thụ thể tế bào T nhân tạo, là các protein thụ thể được thiết kế cho phép các tế bào T khả năng nhắm mục tiêu vào một kháng nguyên cụ thể. Các thụ thể này có tính khảm ở chỗ có thể vừa liên kết kháng nguyên vừa kích hoạt tế bào T.
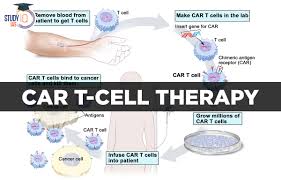
Liệu pháp tế bào CAR T là liệu pháp miễn dịch sử dụng tế bào T được thiết kế bằng CAR để điều trị ung thư thông qua việc chỉnh sửa các tế bào T để chúng nhận biết và tiêu diệt tế bào ung thư hiệu quả hơn. Các nhà khoa học thu hoạch tế bào T từ người, biến đổi gen của chúng, sau đó truyền tế bào CAR T thu được vào bệnh nhân để tấn công khối u của họ.
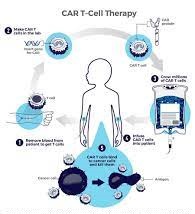
Tế bào CAR T có thể được lấy từ tế bào T trong máu của chính bệnh nhân (tự thân) hoặc từ tế bào T của người hiến tặng (đồng loại). Sau khi được phân lập từ người, các tế bào T này được biến đổi gen để biểu hiện một CAR cụ thể cho tế bào T người nhận nhắm mục tiêu vào kháng nguyên hiện diện trên bề mặt khối u. Để đảm bảo an toàn, tế bào CAR T được thiết kế để đặc hiệu cho một kháng nguyên được biểu hiện trên khối u nhưng không hiện diện trên các tế bào khỏe mạnh.
Trong cơ thể người bệnh, tế bào CAR T hoạt động như một “loại thuốc sống” (living drug) chống tế bào ung thư: Liên kết với kháng nguyên mục tiêu trên bề mặt tế bào ung thư, được kích hoạt rồi phát triển thành chất độc tế bào. CAR T-cells phá hủy tế bào ung thư thông qua một số cơ chế, bao gồm tăng sinh tế bào, gây độc tế bào, tăng tiết các yếu tố ảnh hưởng như cytokine, interleukin và các yếu tố tăng trưởng.
2. CÁC LIỆU PHÁP CAS T-CELL ĐÃ ĐƯỢC ÁP DỤNG
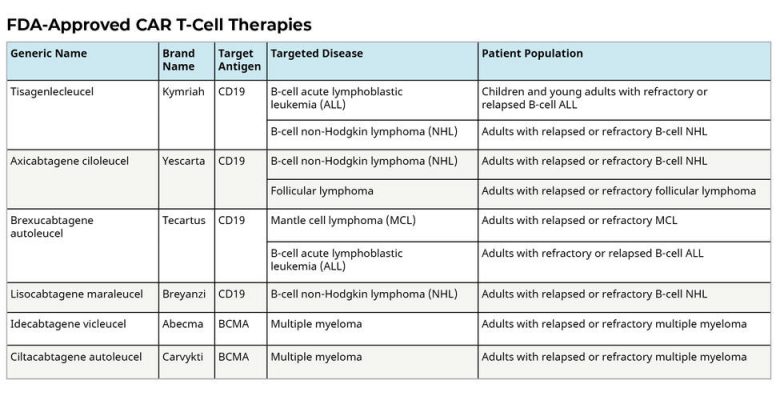
Kể từ năm 2017, sáu liệu pháp tế bào CAR T đã được Cục Quản lý Thực phẩm và Dược phẩm (FDA) phê duyệt. Tất cả đều được chấp thuận để điều trị bệnh ung thư máu, bao gồm u lympho, một số dạng bệnh bạch cầu và gần đây nhất là bệnh đa u tủy.
3. THUẬN LỢI
Trong hệ thống miễn dịch, tế bào T giữ vai trò ký ức, điều phối phản ứng miễn dịch và tiêu diệt trực tiếp các tế bào bị nhiễm bệnh, ung thư.
Trong liệu pháp tế bào CAR T, .TS.BS Renier J. Brentjens, Trung tâm Ung thư Memorial Sloan Kettering, New York, ví von rằng, truyền tế bào CAR T tương đương với “cung cấp cho bệnh nhân một loại thuốc sống” để liên tục tìm diệt tế bào ung thư.
Nhờ được tạo ra bằng cách thu thập tế bào T từ bệnh nhân và tái thiết kế chúng trong phòng thí nghiệm để tạo ra protein trên bề mặt, những thụ thể kháng nguyên khảm (chimeric) các tế bào CAR có thể nhận biết và liên kết với cả các protein hoặc kháng nguyên bề mặt tế bào ung thư được điều chỉnh cá nhân hóa cho từng bệnh nhân.
.. 4.TÁC DỤNG PHỤ, KHÔNG MONG MUỐN
Liệu pháp tế bào T CAR có thể gây ra các tác dụng phụ nghiêm trọng, bao gồm làm chết tế bào B hàng loạt gây giảm sản xuất kháng thể kéo theo các nhiễm trùng; và nghiêm trọng nhất là hội chứng giải phóng cytokine (cytokine releasing syndrome CRS).
Một tác dụng phụ khác được đặc biệt quan tâm của liệu pháp tế bào T CAR là các tác dụng thần kinh, bao gồm nhầm lẫn, co giật và suy giảm khả năng nói.
III. ĐÔI LỜI BÀN LUẬN
Hơn 80% trẻ em bị bạch cầu lymphoblastic cấp tính là từ tế bào B, thường có thể chữa khỏi bằng hóa trị liệu chuyên sâu. Liệu pháp tế bào CAR T tập trung chủ yếu vào bệnh bạch cầu này ở trẻ em khi các phương pháp điều trị bị hạn chế, hoặc tái phát sau khi hóa trị hoặc ghép tế bào gốc.
Liệu pháp tế bào CAR T mục tiêu CD19 ( CD19-targeted CAR T cells) mang lại hy vọng cho người lớn và trẻ em mắc bệnh u lympho tiến triển nặng. TS James Kochenderfer, Trung tâm Nghiên cứu Ung thư quốc gia NCI, cho biết: “Trước khi phát triển liệu pháp tế bào CAR T, nhiều bệnh nhân trong số này “hầu như không thể điều trị được”.
Dù có nhiều người phấn khởi về các liệu pháp tế bào CAR T vì khả năng kéo dài sự sống sót, nhưng có hai ý kiến chưa đồng thuận: một là Tuyên bố từ chối trách nhiệm hơn một nửa số bệnh nhân được điều trị., và hai là chi phí điều trị liệu pháp tế bào CAR T quá cao, hơn 450.000 USD.
IV. THAM KHẢO
[Video 1] Liệu pháp tế bào CAR-T | Trung tâm Ung thư Parkway
[Video 2] Điều trị ung thư bằng liệu pháp tế bào CAR-T, hy vọng mới cho bệnh nhân
[1] CAR T-CELL
https://en.wikipedia.org/wiki/CAR_T_cell
[2] CAR T Cells: Engineering Patients’ Immune Cells to Treat Their Cancers
https://www.cancer.gov/about-cancer/treatment/research/car-t-cells
[3] CAR T-cell Therapy and Its Side Effects
https://www.cancer.org/cancer/managing-cancer/treatment-types/immunotherapy/car-t-cell1.html
[4] CAR-T Cell Therapy Program
https://www.mayoclinic.org/departments-centers/car-t-cell-therapy-program/sections/gnc-20405215
[5] CAR-T cell therapy: current limitations and potential strategies
https://www.nature.com/articles/s41408-021-00459-7
[6] Video
TS.BS Trần Bá Thoại
BCH Hội NỘI TIẾT VIỆT NAM
 SĐT:
SĐT: